Linha de cuidado - Hipertensão Arterial Sistêmica
Índice
- 1 LINHA DE CUIDADO
- 1.1 HIPERTENSÃO ARTERIAL SISTÊMICA (HAS)
- 1.2 FATORES DE RISCO CAUSAIS E CONDIÇÕES AGRAVANTES DA PRESSÃO ARTERIAL
- 1.3 SISTEMA HIPERDIA
- 1.4 AÇÕES EDUCATIVAS COM ENFOQUE INTERDISCIPLINAR
- 1.5 AÇÕES TERAPÊUTICAS E DE REABILITAÇÃO COM ENFOQUE INTERDISCIPLINAR
- 1.6 PRINCIPAIS ASPECTOS A SEREM OBSERVADOS NA AVALIAÇÃO CLÍNICA
- 1.7 DIAGNÓSTICO DE HIPERTENSÃO ARTERIAL NO CONSULTÓRIO MÉDICO
- 1.8 EXAMES LABORATORIAIS
- 1.9 CRÉDITOS
LINHA DE CUIDADO
HIPERTENSÃO ARTERIAL SISTÊMICA (HAS)
CONCEITO
A Hipertensão Arterial é definida quando há persistência de pressão arterial sistólica acima de 135mmHg e diastólica acima de 85mmHg, sendo hoje considerada um dos principais fatores de risco para doenças cardiovasculares e cerebrovasculares. Atualmente, é considerada um dos mais importantes fatores de risco para doença cardiovascular, por apresentar alta prevalência e por ter forte relação de risco com eventos cardiovasculares fatais e não fatais, sendo essa relação contínua, positiva e independente de outros fatores. Por tratar-se de uma patologia oligossintomática e, às vezes, assintomática, acaba sendo de difícil diagnóstico ou ocorrendo de forma tardia, quando já existem outros comprometimentos. A hipertensão arterial é responsável por cerca de 40% das mortes por acidente vascular cerebral e 25% das mortes por doença coronariana, sendo essa porcentagem proporcional aos valores pressóricos.
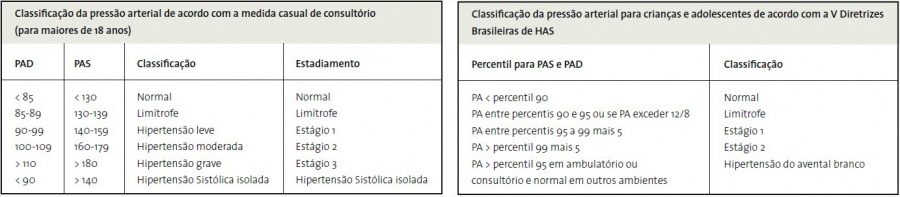
CLASSIFICAÇÃO
Os limites de pressão arterial considerados normais são arbitrários, e deve-se sempre levar em consideração os fatores de risco cardiovascular associados e a presença de lesões de órgão-alvo (vide anexo nº 23). Os níveis de pressão arterial que permitem classificar os indivíduos, de acordo com a sua faixa etária constam nas tabelas a seguir. Importa destacar que, na faixa etária abaixo de 18 anos, além dos níveis pressóricos, são considerados outros fatores, como idade e sexo (consulte a tabela de valores de pressão arterial referentes aos percentis 90, 95 e 99, para indivíduos na faixa etária de 1 a 17 anos, de acordo com sexo e estatura no Manual Técnico de HAS)
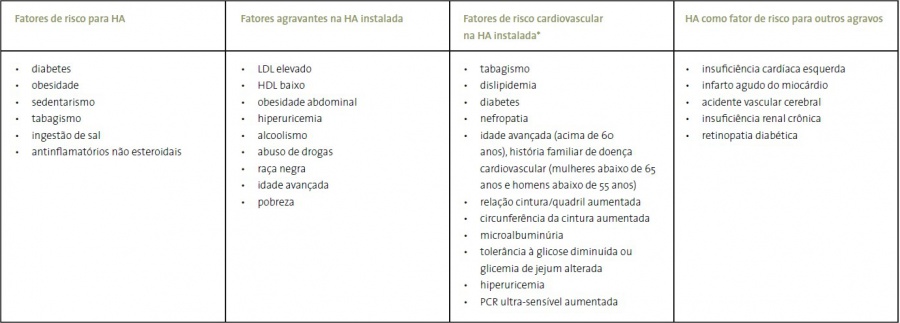
FATORES DE RISCO CAUSAIS E CONDIÇÕES AGRAVANTES DA PRESSÃO ARTERIAL
É importante assinalar que a Hipertensão Arterial (HA) é uma condição resultante de uma série de fatores que devem ser observados na prevenção da doença. Muitos desses fatores, assim como a associação da HA com outras patologias, podem agravar o quadro quando a doença já está instalada. O resultado disso é um aumento do risco cardiovascular, fechando um ciclo que pode ser consideravelmente minimizado com medidas de prevenção eficientes, sendo a principal delas, a mudança dos hábitos de vida.
SISTEMA HIPERDIA
O Sistema HiperDia tem por finalidades permitir o monitoramento dos pacientes captados no Plano Nacional de Reorganização da Atenção à Hipertensão e ao Diabetes Mellitus e gerar informação
para aquisição, dispensação e distribuição de medicamentos de forma regular e sistemática a todos os pacientes cadastrados. O Sistema está integrado ao Cartão Nacional do SUS, garantindo
a identificação única do usuário do Sistema Único de Saúde, através do número do CNS – Cartão Nacional de Saúde.
O HiperDia pode ser implantado em diferentes locais – Unidades Básicas de Saúde, Distritos Sanitários e Secretarias Municipais de Saúde - e com diferentes ambientes de configuração, integrando
os níveis de organização da rede de saúde municipal. O Subsistema municipal transfere e recebe dados do Subsistema federal do Sistema HiperDia, gerando a base nacional do Cadastro de
Portadores de Hipertensão e Diabetes Mellitus.
- Texto extraído do Manual do HiperDia – Sistema de Cadastramento e Acompanhamento de pacientes hipertensos e diabéticos, do Ministério da Saúde, Secretaria Executiva - Departamento de
Informática do SUS.
AÇÕES EDUCATIVAS COM ENFOQUE INTERDISCIPLINAR
A Educação em Saúde tem por objetivo transmitir, aos usuários do sistema de saúde, conteúdos que esclareçam suas dúvidas e forneçam subsídios para o autocuidado, num processo que pode ir da simples transmissão de conceitos até novas formas de organizar o conhecimento. Esse processo exige uma nova postura da equipe multiprofissional, de forma a possibilitar que a interdisciplinaridade rompe com a fragmentação e justaposição de conteúdos. Outro aspecto importante das ações integradas da equipe refere-se à postura dos profissionais da saúde com os usuários, familiares e destes entre si. Entende-se que “humanizar” as relações entre usuários e trabalhadores e, por consequência, o processo de produção de serviços de saúde, significa qualificar o cuidado, respondendo às necessidades de saúde dos usuários, reconhecendo-os como sujeitos e comprometendo-se assim com a satisfação de suas necessidades, através das relações de acolhimento, vínculo e responsabilização, a partir do princípio da Saúde como um direito. Dessa forma, o envolvimento dos pacientes portadores de Hipertensão na implementação do seu plano de cuidado é fundamental, e cabe à equipe motivá-los a desenvolver suas capacidades e explorar seus potenciais em função de sua idade, estilo de vida, condições e exigências cotidianas, a fim de melhorar sua qualidade de vida. As ações educativas em saúde podem também ser desenvolvidas com grupos de usuários, pacientes, seus familiares e a comunidade, sendo adicionais às atividades individuais. A equipe deve usar todos os recursos disponíveis para orientação, educação e motivação, a fim de modificar hábitos de vida, detectar precocemente sintomas de risco e diminuir os fatores de risco cardiovasculares, incentivando o uso ininterrupto dos medicamentos, quando necessários.
| ASPECTOS | AÇÕES EDUCATIVAS |
|---|---|
| Físicos |
Aquisição de hábitos saudáveis através de exercícios físicos orientados conforme a idade, peso e condições clínicas. O tipo de exercício deve ser adequado às possibilidades e limitações do paciente. Deve-se orientar sobre o efeito da atividade física no controle da pressão, dos lípides e do peso. A prática de atividade física regular está indicada para todos os indivíduos, inclusive para os usuários de medicamentos anti-hipertensivos. Antes de iniciar programas regulares de atividade física, esses pacientes devem ser submetidos à avaliação clínica especializada, para eventual ajuste dos medicamentos e recomendações médicas associadas ao exercício. Todo adulto deve praticar 30 minutos, ou mais, de atividades físicas moderadas, de forma contínua ou acumuladas, em pelo menos cinco dias da semana. A frequência e graduação dos exercícios são fundamentais para um bom condicionamento físico, o que traz grandes benefícios cardiovasculares para o indivíduo. Recomendação individual: fazer exercícios aeróbicos (caminhada, corrida, ciclismo, dança, natação); exercitar-se de 3 a 5 vezes por semana; exercitar-se por pelo menos 30 minutos (para emagrecimento são necessários 60 minutos); o exercício deve ser de intensidade moderada, definida como: respiração não ofegante (conseguir falar frases compridas sem interrupção) e sentir-se moderadamente cansado no exercício; realizar também exercícios de resistência ou isométricos (musculação). No caso de hipertensão já instalada, as atividades físicas devem ser feitas com sobrecarga de até 50% a 60% de uma repetição máxima (repetição máxima = carga máxima que se consegue levantar uma única vez) e o exercício deve ser interrompido quando a velocidade de movimento diminuir. Promoção da motivação para os cuidados pessoais com manutenção das medicações, controles periódicos do peso e da pressão arterial, observação diária de sintomas de descompensações, como dor de cabeça, tonturas, formigamento de extremidades, sangramento nasal, dor ou aperto no peito, queimação, pontada ou sensação de angústia, irradiada para MSE, costas, estômago ou mandíbula, sudorese, dispnéia, náuseas, paresia, parestesia, hemianopsia e ou diplopia, disartria e ou afasia, confusão mental, náusea e ou vômito associado a um dos sintomas anteriores ou desencadeado após esforço ou stress emocional. Oferecer orientações sobre higiene bucal e fatores de risco para transmissibilidade de doenças, cáries e doenças periodontais, assim como sobre o risco de hábitos considerados não saudáveis, como fumo e uso de drogas ilícitas ou álcool. Aconselhamento pré-concepcional, pré-parto e pós-parto em casos de hipertensão já instalada antes da gravidez ou de hipertensão gestacional. |
| Nutricionais |
Orientação sobre os grupos alimentares, respeitando hábitos e condições econômicas; efeito dos macro nutrientes na glicemia e no peso; importância dos macro e micronutrientes na alimentação equilibrada; noções de nutrição saudável com redução de alimentos com conservantes, defumados, com gorduras trans, frituras, embutidos e esclarecimento sobre os efeitos do sódio na hipertensão, valorizando dietas hipossódicas e a inserção de outros temperos; variação do cardápio com lista substitutiva para evitar monotonia alimentar |
| Psicológicos |
Orientação sobre comportamentos saudáveis no núcleo familiar, evitando distinção e isolamento com discriminações relacionais e de hábitos ou negligenciando fatores de risco, de forma a favorecer a participação do hipertenso em todas as suas atividades, em casa ou ambientes sociais. Orientar o distanciamento de situações estressantes sempre que possível, ou equilibrar com outras situações mais gratificantes. |
| Atividades da vida diária e prática, lúdica e do trabalho |
Educação para o ato de observar as atividades realizadas no cotidiano (autocuidado, de lazer e/ou lúdicas e do trabalho) e as posturas e esforços que são realizados durante a sua execução. Valorização da atitude através do conhecimento e identificação de tais situações no cotidiano, evitando situações de estresse ou sedentarismo. Para os adultos, no ambiente de trabalho, a orientação permanece e, se for necessária a mudança de função por detecção de riscos, programá-la junto ao empregador. A detecção de sintomas durante a execução de atividades e a busca rápida de ajuda é fundamental para a prevenção de agravos. Outro fator importante é favorecer sempre momentos de lazer e convivência na família e na comunidade. |
| OSBSERVAÇÕES | |
| Locais de desenvolvimento das ações educativas |
As ações educativas podem ser desenvolvidas em vários ambientes, como: domiciliar, escolar, outros equipamentos sociais, unidades básicas de saúde, unidades de média e alta complexidade. |
| Equipe responsável |
Agentes comunitários de saúde, auxiliares de enfermagem, enfermeiros, médicos, fisioterapeutas, terapeutas ocupacionais, nutricionistas, psicólogos e assistentes sociais. O conteúdo educativo pode ser desenvolvido e preparado com a colaboração de profissionais de referência no caso da unidade não contar com uma equipe multiprofissional completa; porém, em nenhuma situação, as ações educativas devem ser interrompidas, uma vez que é parte fundamental do tratamento do paciente hipertenso. |
| Encaminhamento para tratamento ou reabilitação |
Em casos avançados da doença, com lesões de órgãos-alvo, ocorrendo limitações orgânicas, funcionais, psicológicas e/ou sociais, encaminhar à unidade ambulatorial especializada para tratamento ou reabilitação (vide ações terapêuticas com enfoque interdisciplinar). |
| Orientação sobre entidades da sociedade civil que possam fornecer informações ou outros recursos necessários |
A busca de informações em Ligas e/ou Associações de Portadores de Hipertensão Arterial é uma estratégia que pode motivar o paciente a buscar seus direitos. |
| Orientações sob o ponto de vista jurídico-legal |
O portador de hipertensão grave tem isenção de impostos e aposentadoria precoce, mediante laudo com comprovação médica. |
AÇÕES TERAPÊUTICAS E DE REABILITAÇÃO COM ENFOQUE INTERDISCIPLINAR
As ações terapêuticas e/ou de reabilitação têm por objetivo instrumentalizar o paciente acerca dos recursos existentes para o seu autocuidado, tratamento e/ou reabilitação, assim como dar assistência específica para casos que exijam tratamento com outros profissionais da saúde (psicólogos, assistentes sociais, terapeutas ocupacionais, fisioterapeutas) de acordo com o projeto terapêutico individualizado, motivando-o a desenvolver suas capacidades e explorar seus potenciais dentro das suas limitações. A qualidade de vida, independência nas relações familiares, sociais e do trabalho devem ser o enfoque da equipe multiprofissional e interdisciplinar.
Nas atividades desenvolvidas em grupo, o paciente se identifica com outros indivíduos com problemas semelhantes, aprendendo a expressar seus medos e expectativas e explorar seus potenciais. Com isso, passa a compartilhar das experiências de todos, buscando soluções reais para problemas de saúde semelhantes aos seus. Prevenir, tratar e reabilitar pacientes com hipertensão arterial envolve ensinamentos para o conhecimento das suas inter-relações, de suas complicações, das mudanças nos hábitos de vida, necessários para o adequado controle, e para lidar da melhor forma com sequelas decorrentes dos agravos.
| ASPECTOS | AÇÕES TERAPÊUTICAS A SEREM DESENVOLVIDAS POR PROFISSIONAIS DA SAÚDE ENVOLVIDOS NO TRATAMENTO DO PACIENTE HIPERTENSO |
|---|---|
| Nutricionais |
Pacientes hipertensos com excesso de peso devem ser incluídos em programas de redução de ingestão calórica e aumento de atividade física, com o objetivo de manter o índice de massa corporal abaixo de 25kg/m2 e circunferência abdominal inferior a 102cm para homens e 88 para mulheres. Padrão alimentar: A dieta deve enfatizar o consumo de frutas, verduras, alimentos integrais, leite e derivados desnatados, quantidades reduzidas de gorduras saturadas e colesterol, maiores quantidades de fibras, potássio, cálcio e magnésio. Ficar atento aos pacientes com LOA, apresentando insuficiência renal quanto à ingestão de potássio, que deve ser evitado. Redução do consumo de sal: É indicado o consumo de até 6g de sal por dia (100mmol ou 2,4g/dia de sódio), correspondente a 4 colheres de café (4g) rasas. Para tanto, recomenda-se reduzir o sal adicionados aos alimentos e valorizar o gosto com outros temperos, não colocar o saleiro na mesa e reduzir ou abolir a ingestão de alimentos industrializados. Por outro lado, a redução excessiva de sal na dieta também deve ser evitada, principalmente em pacientes usuários de diuréticos, já que pode provocar hiponatremia, hipovolemia e hemoconcentração. |
| Físicos |
Promoção de reabilitação cardíaca em pacientes pós-cirúrgicos ou no pós infarto através de programa específico e individualizado de atividades físicas de autocuidado e do trabalho com crescente autonomia. Reabilitação de pacientes acometidos por Acidente Vascular Cerebral que apresentem sequelas motoras. |
| Hábitos |
Abandono do tabagismo. O uso do cigarro deve ser ostensivamente combatido, através de tratamento supervisionado. Podem ser usados medicamentos à base de nicotina. Moderação no consumo de bebidas alcoólicas, sendo no máximo, 30g/dia de etanol para homens e 15g/dia para mulheres. Os pacientes que não se adaptarem a esse limite não devem consumir. |
| Psicológicos |
Valorização da auto-estima para o enfrentamento do processo da doença, com detecção precoce de sintomas de depressão, estresse, agressividade, irritabilidade e exclusão social, dentre outros, disponibilizando acompanhamento em grupos terapêuticos ou encaminhando para tratamento individual, e medicação nos casos elegíveis. Geralmente, os pacientes que passaram por procedimentos invasivos, cirúrgicos ou foram acometidos de infarto ou AVC ficam mobilizados emocionalmente pelo medo da morrer ou de terem de conviver com debilidades provenientes de sequelas desse processo, havendo necessidade, nesses casos, de suporte para o paciente e familiares. Controle do estresse psicoemocional, em que há elevação transitória da pressão arterial, como o estresse mental e a privação do sono. Por sua vez, a redução do estresse emocional beneficia o controle e reduz a variabilidade da pressão arterial, além de ser útil na melhora da adesão do paciente a medidas terapêuticas não medicamentosas e medicamentosas. |
| Odontológicos |
A avaliação anual odontológica é mandatória. |
| Atividades da vida diária e prática, lúdica e do trabalho |
Trabalhar com enfoque no tratamento e/ou reabilitação, com objetivo de preservar ou desenvolver, no paciente, habilidades ocupacionais que promovam sua autonomia nas atividades da vida diária e incrementem sua capacidade laboral e produtiva, mesmo quando houver sequelas e limitações da doença. |
| OSBSERVAÇÕES | |
| Locais de desenvolvimento das ações |
As ações terapêuticas podem ser desenvolvidas nas unidades básicas de saúde ou nas unidades de média e alta complexidade. Quando houver necessidade de atendimento por profissional de uma determinada categoria que não esteja alocado na unidade de atendimento do paciente, este deverá ser encaminhado à unidade de referência, com o devido preenchimento do relatório de referência/contra-referência. |
| Profissionais |
Enfermeiros, médicos, fisioterapeutas, terapeutas ocupacionais, nutricionistas, psicólogos e assistentes sociais. |
PRINCIPAIS ASPECTOS A SEREM OBSERVADOS NA AVALIAÇÃO CLÍNICA
| Objetivos principais da avaliação clínica inicial |
|
|---|---|
| História clínica |
|
| Exame clínico |
|
DIAGNÓSTICO DE HIPERTENSÃO ARTERIAL NO CONSULTÓRIO MÉDICO
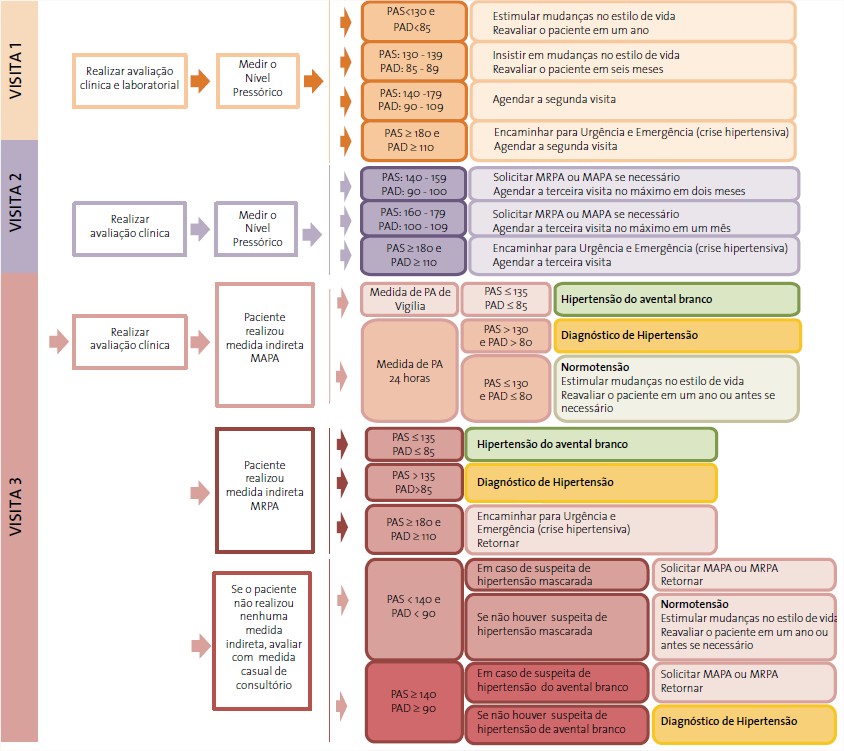
O diagnóstico de Hipertensão Arterial (HA) não deve ser considerado após uma simples medida de pressão arterial. Exceto em situações de crise hipertensiva, somente medidas sucessivas em consultas subsequentes garantem ao médico assistente que o indivíduo é portador de HA. Em algumas situações, além das medidas obtidas na consulta, há necessidade de um monitoramento mais frequente e independente do ambiente do consultório. Nesses casos, o médico pode solicitar medidas indiretas de pressão arterial: medida ambulatorial (MAPA) ou residencial (MRPA). Esses dois procedimentos são importantes inclusive para descartar o quadro conhecido como Hipertensão do Avental Branco. Essas situações são demonstradas no fluxograma ao lado, sendo necessário ainda ressaltar que embora as medidas de pressão arterial sistólica (PAS) ou diastólica (PAD) sejam fundamentais para o diagnóstico do agravo, a intervenção clínica deve sempre considerar outros fatores como: condição clínica do paciente, fatores de risco maiores, co-morbidades e lesões de órgãos-alvo (vide anexo nº 11).
EXAMES LABORATORIAIS
| EXAME | PERIODICIDADE | PARÂMETRO |
|---|---|---|
| Triglicérides |
No diagnóstico e anualmente |
Parâmetro: <150 mg/dl |
| Colesterol total |
No diagnóstico e anualmente |
Parâmetro: <200mg/dl |
| HDL colesterol |
No diagnóstico e anualmente |
Parâmetro: Homens: >40mg/dl; Mulheres: >50 mg/dl |
| LDL colesterol |
No diagnóstico e anualmente |
Parâmetro: < 100mg/dl (< 70mg/dl para os com risco cardiovascular elevado) |
| Uréia |
No diagnóstico e anualmente |
Parâmetro: Homens: 19,3 - 43mg/dl; Mulheres: 15 - 36,5mg/dl |
| Creatinina |
No diagnóstico e anualmente |
Parâmetro: Homens: 0,8 - 1,5mg/dl; Mulheres: 0,7 - 1,2mg/dl
Obs.: Na criança, solicitar apenas se for constatada microalbuminúria |
| Potassemia |
No diagnóstico e anualmente |
Parâmetro: 3,5 - 5,5mmol/l |
| Urina I | No diagnóstico e anualmente | Solicitar bioquímica e sedimento |
| Relação Albumina/ creatinina (A/C) na urina |
No diagnóstico e anualmente. |
Definida como uma relação A/C > 30 g de albumina/g de creatinina, encontrada em 2 ou 3 determinações. |
| Pesquisa de microalbuminúria | Pacientes com relação A/C alterada. |
Parâmetro: normal: <30 mg/dl; microalbuminúria: 30-200 mg/dl Deve ser solicitado em pacientes hipertensos diabéticos, hipertensos com síndrome metabólica e hipertensos com dois ou mais fatores de risco É o sinal mais precoce de nefropatia e identifica os pacientes com maior risco para: retinopatia, doença cardiovascular, cerebrovascular e mortalidade. Na criança, não há necessidade de solicitação no início do tratamento |
| Proteinúria de 24 horas | Pacientes com relação A/C alterada. | |
| Taxa de filtração glomerular | Pacientes com relação A/C alterada. | Parâmetro: função renal normal: >90 ml/min; disfunção renal leve: 60-90 ml/min; disfunção renal moderada: 30-60 ml/min; disfunção renal grave: < 30ml/min. |
| Pesquisa de co-morbidades | Definir os exames e a periodicidade de acordo com a queixa clínica, os achados de exame físico e resultado de outros exames | De acordo com a patologia |
| Glicemia de jejum | No diagnóstico e a cada 4 a 6 meses |
Parâmetro no momento do diagnóstico: menor ou igual a 100 mg/dl: normal (se o resultado estiver entre 101 e 125 mg/dl, considerar como intolerância à carboidratos (pré-diabetes)
|
| Hemoglobina glicada | Quando indicado | Recomendado para pacientes com glicemia de jejum entre 100 e 125 mg/dL (na impossibilidade de realização da hemoglobina glicada, realizar o teste oral de tolerância á glicose). |
| Ácido úrico plasmático | No diagnóstico e a cada 4 a 6 meses | Parâmetro: dentro dos limites da normalidade, de acordo com o método. |
| Raio X de tórax ECG |
No diagnóstico e quando indicado |
Recomendado para pacientes com suspeita de insuficiência cardíaca, para avaliação de comprometimento pulmonar e de aorta; |
| Ecocardiograma | No diagnóstico e quando indicado |
Útil na identificação de lesões sub-clínicas de órgãos (HVE (Sokolow-Lyon > 35mm; Cornell > 28mm para homens e 20mm para mulheres) Recomendado para pacientes hipertensos estágios 1 e 2 sem hipertrofia ventricular esquerda ao ECG, mas com dois ou mais fatores de risco; hipertensos com suspeita clínica de insuficiência cardíaca. Útil na identificação de lesões sub-clínicas de órgãos (HVE (hipertrofia ventricular esquerda) – índice de massa de VE > 134g/m2 em homens e 110g/m2 em mulheres) |
| Ultrassonografia de carótidas | Quando indicado | Recomendado para pacientes com sopro carotídeo, com sinais de doença cerebrovascular ou com doença aterosclerótica em outro território. Útil na identificação de lesões sub-clínicas de órgãos (espessura médiointimal de carótida >0,9mm ou presença de placa de ateroma) |
| Teste ergométrico | Quando indicado | Recomendado para pacientes com suspeita de doença coronariana estável, diabetes ou antecedente familiar de doença coronariana em paciente hipertenso controlado |
| Velocidade de onda de pulso (se disponível) | Quando indicado | Recomendado quando há necessidade de investigação de hipertensão secundária, quando indicada pela história, exame físico ou avaliação laboratorial. Útil na identificação de lesões sub-clínicas de órgãos (>12 m/s) |
| Índice tornozelo braquial (ITB) | Quando indicado |
Parâmetros:
Indicações: Idade 50-69 e tabagismo ou diabetes; idade > ou = 70 anos; dor na perna com exercício; alteração de pulsos em membros inferiores; doença arterial coronariana, carotídea ou renal; risco cardiovascular intermediário |
CRÉDITOS
| CRÉDITOS DE EDIÇÃO | |
|---|---|
| Editado por | Herson Melo - 01/06/2016 |
| Revisado por | |
| Aprovação final | |
"Este documento pode conter propriedade intelectual ou informação confidencial restrita ao Instituto Socrates Guanaes ou a afiliados. Qualquer uso das informações contidas neste documento, para uso externo à instituição, deve ser feito somente mediante autorização formal da direção da unidade ou do ISG. Ninguém esta autorizado a copiar ou divulgar as informações nos documentos aqui contidos ou tomar qualquer ação baseada nessas informações. Agradecemos sua cooperação."